郑学胜医生的科普号
- 媒体报道 南京电视台健康大讲堂:面肌痉挛的微创手术
提纲:面肌痉挛的症状和诊断,如何与面瘫、眼睑痉挛、眼疲劳、干眼症进行鉴别;面肌痉挛的治疗:药物、显微血管减压手术;为什么不建议做面神经射频消融术;面肌痉挛微创手术的术后恢复;视频片段:完成视频请扫二维码:
 郑学胜 主任医师 南京市江宁医院 神经外科88人已读
郑学胜 主任医师 南京市江宁医院 神经外科88人已读 - 媒体报道 南京电视台健康大讲堂:糖尿病下肢神经病变的诊治
提纲:糖尿病周围神经病变的危害:下肢溃疡、感染、坏死、截肢;糖尿病周围神经病变的临床表现:下肢麻木、疼痛、无力、干燥、冰冷、溃疡、坏死;糖尿病周围神经病变的诊断(五项筛查和确诊方法);糖尿病周围神经病变的血糖控制、药物治疗和生活方式调节;Dellon神经减压术治疗糖尿病周围神经病变(神经卡压);脊髓电刺激治疗糖尿病周围神经病变(缓解疼痛、改善下肢缺血、降低截肢概率);视频片段:完整视频请扫二维码:
 郑学胜 主任医师 南京市江宁医院 神经外科114人已读
郑学胜 主任医师 南京市江宁医院 神经外科114人已读 - 医学科普 岩尖脑膜瘤切除
患者青年女性,头痛,头晕多年,一直未重视,未正规诊治,近日因头部外伤,查CT发现右侧岩尖脑膜瘤。增强磁共振进一步证实。郑学胜团队采用【颞下经天幕入路】全切肿瘤,术后恢复良好。
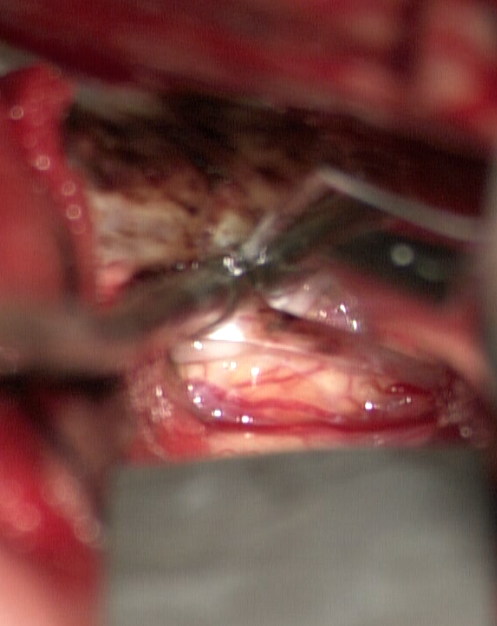 郑学胜 主任医师 南京市江宁医院 神经外科182人已读
郑学胜 主任医师 南京市江宁医院 神经外科182人已读 - 精选 为什么要高度重视骶管后壁修补
体积较大的骶管囊肿对骶骨会有慢性侵蚀,导致骶骨变薄。郑学胜团队一直高度重视骶骨的骨质保护,以及手术中对骶管后壁的骨性修补,一方面是出于防止骶管内容物膨出的考虑,请参见之前的科普文章:骶管囊肿微创手术理
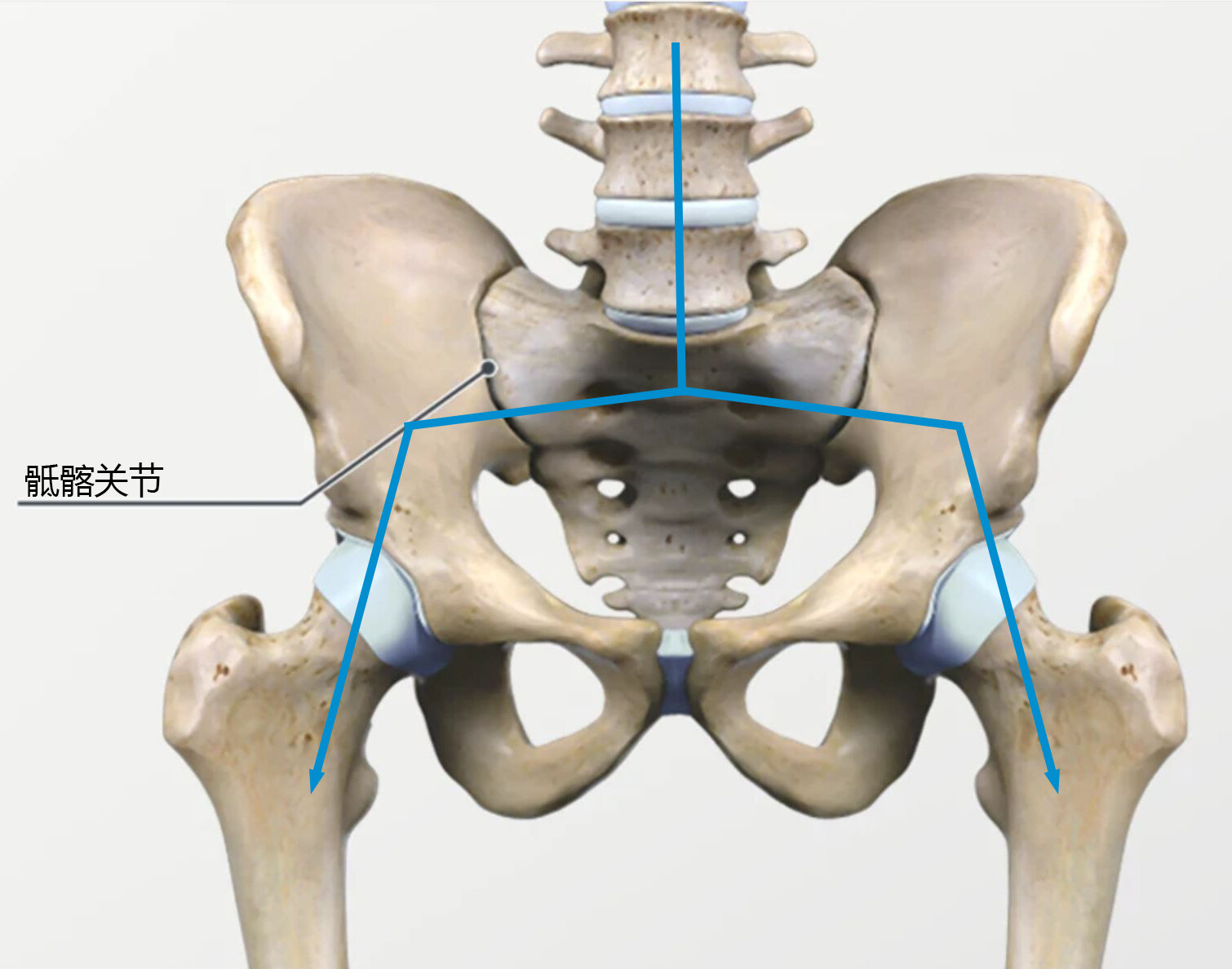 郑学胜 主任医师 南京市江宁医院 神经外科461人已读
郑学胜 主任医师 南京市江宁医院 神经外科461人已读 - 医学科普 糖尿病下肢神经麻木疼痛,有没有办法逆转?
糖尿病下肢神经麻木疼痛,专业名称是“糖尿病周围神经病变”,是长期高血糖导致的神经损伤,其症状有如下特点:早期主要以感觉障碍为主,患者可能会表现出对称性的手套样或袜套样感觉障碍,如麻木、疼痛、感觉异常、
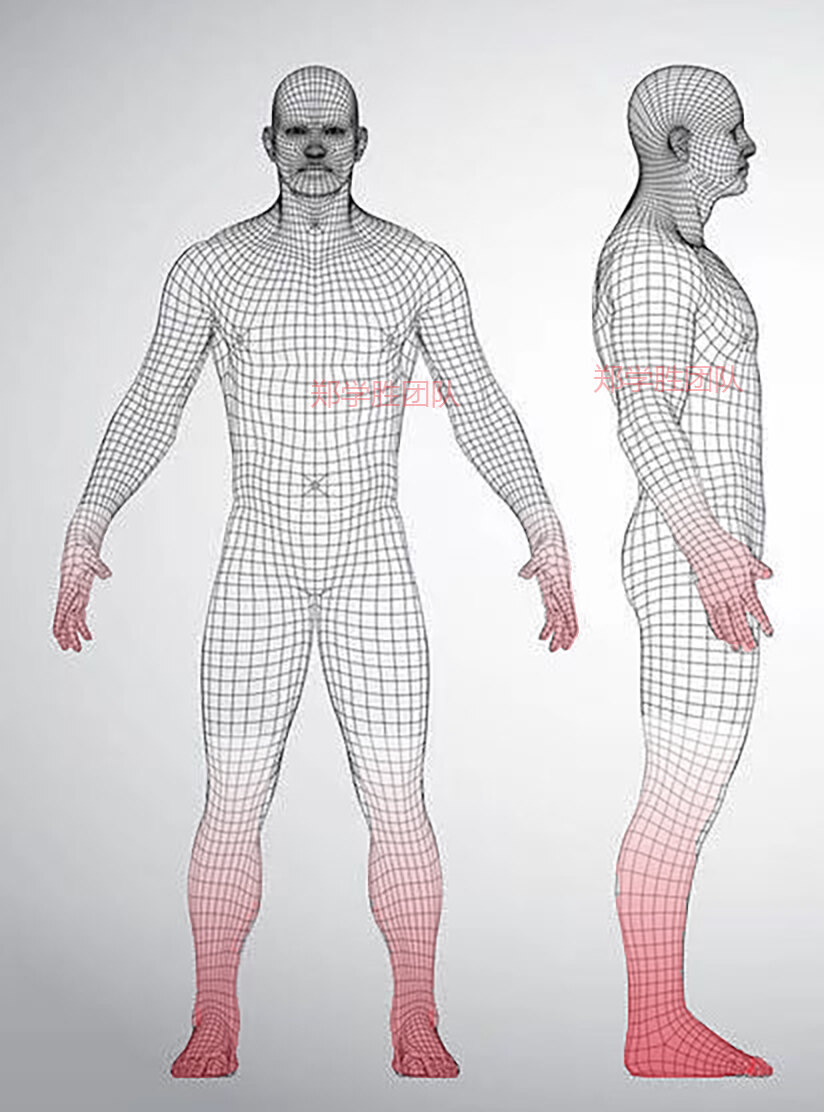 郑学胜 主任医师 南京市江宁医院 神经外科86人已读
郑学胜 主任医师 南京市江宁医院 神经外科86人已读 - 医学科普 糖尿病下肢神经麻木,应高度警惕夏科氏足致残
糖尿病患者由于血糖水平长期升高,从而损害全身各个组织和器官,包括神经系统。当糖尿病患者长时间不受控制的高血糖导致下肢神经麻木时,可能面临夏科氏足的风险,这是一种严重的并发症,如果不及时处理,很可能会导致残疾。糖尿病引起下肢神经麻木的原因是多方面的。首先,长期高血糖会损害血管,导致供应神经的血液流动减少。这会导致神经缺血和氧气供应不足,最终导致神经受损。其次,高血糖会引起炎症反应和氧化应激,损伤神经细胞和神经纤维。此外,糖尿病还会引起神经纤维的异常增生,导致神经传导功能障碍。所有这些因素综合作用,会导致下肢神经麻木和感觉异常。那么,糖尿病神经麻木为什么会导致夏科氏足呢?夏科氏足是一种进展性、非感染性的炎症性疾病。由于长期高血糖损害了下肢神经,患者最初会感到下肢麻木或刺痛,但随着病情的进展,疼痛感可能会减轻,最终导致足部感觉完全丧失。足部的骨骼和关节在不断磨损的时候却没有知觉。周围神经病变导致所支配的关节韧带退变、肌肉松弛无力,同时,在失去痛觉保护反应的情况下,长期负重或微小损伤不断积累,最终导致关节破坏和骨折,足部畸形、溃疡、骨髓炎,这就是夏科氏足。如果不得到及时治疗,可能会导致坏疽、截肢甚至危及生命。夏科氏足是糖尿病神经病变引起的,通常不是缺血或感染的原因。下肢血管影像、足背动脉搏动通常是正常的。患者通常有10年左右的糖尿病史,发病往往是由于微不足道的损伤(如旅行、登山、长期行走等),患者通常没有感觉足部疼痛(神经已破坏),却发现足部已经畸形、或者行走时发出异样声响后就诊。急性期常合并足踝红肿、发热,病变区域痛觉消失,患侧肤温比健侧高近3-5℃。预防:夏科氏足一旦确诊,往往需要手术治疗,截肢率很高,预防重于治疗。夏科氏足的病因是糖尿病周围神经病变,因此预防的关键在于保护下肢神经,详情请咨询郑学胜团队。治疗:夏科氏足的治疗通常需要多学科团队的合作,包括内分泌学家、神经外科专家、骨科医生、糖尿病教育师等。通过综合治疗方案,早期介入和有效管理,可以减少并发症的发生。南京医科大学附属江宁医院糖尿病足诊治中心是一个经验丰富的多学科团队,包括了治疗糖尿病足的各科专家,在夏科氏足的预防和治疗方面有深厚的临床积累。总之,糖尿病患者一旦出现下肢神经麻木的症状,应引起高度重视,因为这可能是夏科氏足的前兆。通过良好的血糖控制、日常脚部护理、密切监测和多学科团队管理,我们可以减少夏科氏足及其并发症的风险,提高生活质量,并预防残疾的发生。如果出现任何疑似症状,应及时就医寻求专业帮助。
郑学胜 主任医师 南京市江宁医院 神经外科43人已读 - 精选 巨大骶管囊肿合并神经根内疝的微创手术
患者中年男性,因骶尾部、右侧臀部、下肢酸痛1年,加重1月来诊,在当地医院检查发现巨大骶管囊肿,经当地医生推荐,通过网络问诊平台,预约到南京医科大学附属江宁医院神经外科郑学胜主任门诊就诊。我院术前磁共振检查发现,骶1-3两个巨大骶管囊肿,其中左侧骶管囊肿更大,但症状却是在右侧。郑主任仔细阅片发现,右侧骶管囊肿虽然比较小,但是其脑脊液漏口处(囊颈)存在一块灰色异常信号,推测可能存在神经根内疝。另外,由于巨大骶管囊肿的长期压迫,患者的骶骨已被广泛侵蚀破坏,无论是椎体还是椎板骨质都已大量损失,很多部位已经穿通。经过全面的术前准备,郑学胜团队于2月23日在神经电生理监测下实施骶管囊肿漏口封堵手术。正如术前所预计的一样,我们果然发现右侧骶管囊肿的漏口很大,除了本来的穿行神经根,还有两根过路的神经根呈M形疝入漏口,并且与漏口粘连严重,形成嵌顿,这也就解释了为什么右侧骶管囊肿比较小,症状却很严重。在神经电生理监测的护航下,郑主任沉着应对,在高倍显微镜下仔细分离神经根与漏口之间的粘连,然后将疝入的神经根复位到蛛网膜下腔,再通过显微缝合封堵了漏口,全程对神经根没有任何损伤。术后磁共振显示双侧骶管囊肿封堵良好。并且使用钛板修补了缺损的骶管后壁,避免骶管内容物膨出。术后患者症状很快就明显改善,两周拆线出院,疗效满意。郑学胜主任指出,骶管囊肿本质上不是一个囊肿,而是脑脊液漏;当漏口很大的情况下,脑脊液进出的流速快,就可能将周边过路的神经根带入囊肿,形成神经根内疝,如果疝入的神经根太多,挤压在漏口处,形成嵌顿粘连,症状就会明显加重,这个原理和普外科的疝气是相似的,这种情况应及时手术解决,否则神经根可能严重损伤甚至坏死。
 郑学胜 主任医师 南京市江宁医院 神经外科839人已读
郑学胜 主任医师 南京市江宁医院 神经外科839人已读 - 医学科普 江宁神外:巨大前颅底肿瘤全切除(脑膜瘤)
患者杨女士,65岁,退休,近4个月来经常乏力,易困多眠,未重视;近一周出现头痛,伴有恶心,症状逐渐加重,近两天出现意识模糊、不能对答。在当地医院就诊,做头颅CT发现巨大脑肿瘤,经当地医生推荐,患者来到江宁医院神经外科郑学胜主任门诊就诊。郑学胜团队予以术前磁共振检查发现,前颅窝底巨大脑肿瘤,伴有大片脑水肿,双侧侧脑室和第三脑室明显受压变小,下丘脑、左侧基底节等神经结构亦受明显推挤。肿瘤血供丰富,与双侧大脑前动脉关系复杂。经过充分的术前准备,包括术前供血动脉栓塞、备血等,郑学胜团队于2月23日行前颅窝底巨大脑肿瘤切除术。手术经双额底入路,结扎上矢状窦,离断被肿瘤包裹的大脑鎌,将肿瘤从前颅窝底分离,并完整保留双侧嗅神经和视神经;然后分块切除肿瘤,最终完全切除肿瘤,并保护好双侧大脑前动脉。术后第二天复查CT,显示术野无明显出血,脑组织肿胀明显。术后一周复查磁共振,显示肿瘤完全切除,脑组织水肿仍比较明显,继续用药。术后两周拆线出院,切口愈合良好,无任何并发症。术后病理提示脑膜瘤。江宁医院神经外科持续推进学科建设,确立了“技术全面、特色鲜明”的发展思路。在脑胶质瘤、脑膜瘤、垂体瘤、脑动脉瘤、动静脉畸形、脑血管病、颅脑创伤等神经外科常见疾病方面技术熟练、疗效满意;同时在骶管囊肿、面肌痉挛、三叉神经痛、糖尿病周围神经疾病方面有专科特色技术,尤其是骶管疾病的综合疗效位居全国前列。学科紧跟医院发展步伐,为创建更高水平的国际化研究型医院作出自己的贡献。
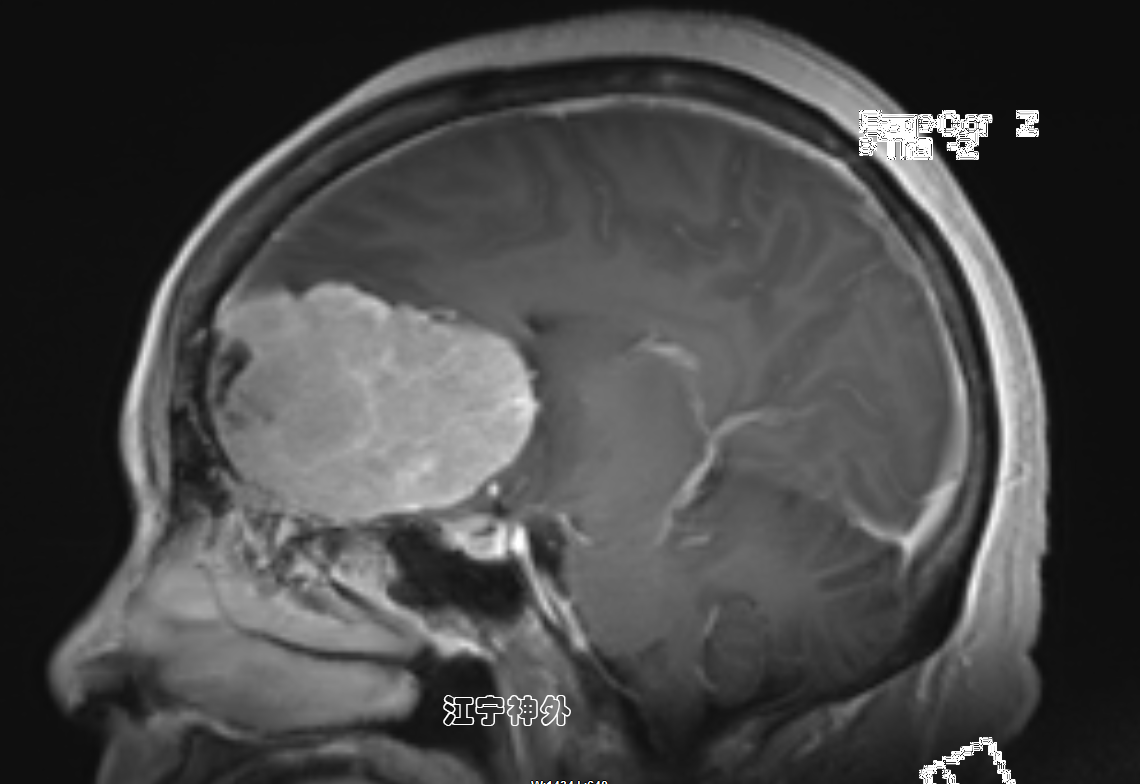 郑学胜 主任医师 南京市江宁医院 神经外科83人已读
郑学胜 主任医师 南京市江宁医院 神经外科83人已读 - 典型病例 面肌痉挛微创手术效果立竿见影
面肌痉挛又称“半面痉挛”,是指一侧面部阵发性、不自主肌肉抽搐。面肌痉挛的病因是面神经被脑血管压迫而导致神经兴奋性增高,由于一侧面神经只支配一侧面部表情肌,所以面肌痉挛症状严格限制在一侧面部,另一侧毫无影响。根据这一点可以区别其它原因引起的面部不自主运动。例如,有些人长期盯着手机,刷视频、打游戏,或者青少年看书时间太长,导致眼部肌肉疲劳,就容易出现两侧眼睑不自主抽动,这种情况只要休息好了就可以改善。黄先生是南京江宁人,从事办公室工作,两年前他注意到右眼下眼睑经常不自主抽动,对办公颇有影响,休息了几个月也不见好转,反而逐渐扩展到右侧面颊部、嘴角,一旦抽动起来就像扮鬼脸一样,非常尴尬。后来发作次数越来越频繁,只要和人说话几乎一定会出现面肌抽搐,在紧张、情绪激动时尤其严重,简直没法社交;而安静休息时也会发作,只有睡着了才消停。通过朋友介绍,黄先生了解到南京医科大学附属江宁医院神经外科郑学胜团队擅长面肌痉挛的微创手术,郑主任是上海交通大学颅神经诊治中心的核心专家之一,在颅神经诊治方面发表了大量的技术论文和专著,曾多次荣获省部级科技进步奖,因此黄先生来到江宁医院就诊,并于今年2月住院治疗。郑学胜团队根据术前磁共振检查,初步判定是小脑前下动脉压迫右侧面神经根III区所导致,这是面肌痉挛中常见的类型。经过充分的术前准备,3月3日,郑学胜团队予以右侧面神经显微血管减压术,手术非常顺利,郑主任充分显露面神经根全程,果然发现小脑前下动脉呈袢状压迫右侧面神经根III区,于是通过垫入Teflon垫片,使小脑前下动脉移位,不再与面神经根压迫部位接触,成功地解除压迫;此时,术中神经电生理监测显示异常肌电反应AMR即刻消失,提示电生理异常已解除。术后患者面肌痉挛症状即刻完全缓解,黄先生和家属都非常开心。郑主任介绍,面肌痉挛没有什么特效药物,显微血管减压术是直接针对病因的微创治疗方法,手术在显微镜下实施,并且全程在术中电生理监测下完成,安全程度高,创伤小,手术治愈率达到90%以上。显微血管减压的手术技巧,包括有血管移位、神经隔离、血管悬吊、尾侧逐级减压等多种方法,对于各种减压技术郑学胜团队都有丰富的手术经验。根据郑学胜团队介绍,面肌痉挛随着病程时间的延长,面神经被长期卡压,容易变性,即使充分减压以后,面神经的高兴奋状态也不能马上改善,所以这部分患者手术后有一个延迟缓解的现象,也就是手术后早期仍有一点轻微抽搐,需要休养一年左右才完全缓解,虽然最终结果是好的,但患者术后仍难免焦虑。所以如果确诊面肌痉挛,还是早点治疗比较好,因为面肌痉挛不能自愈,应早点治疗争取即刻完全缓解。
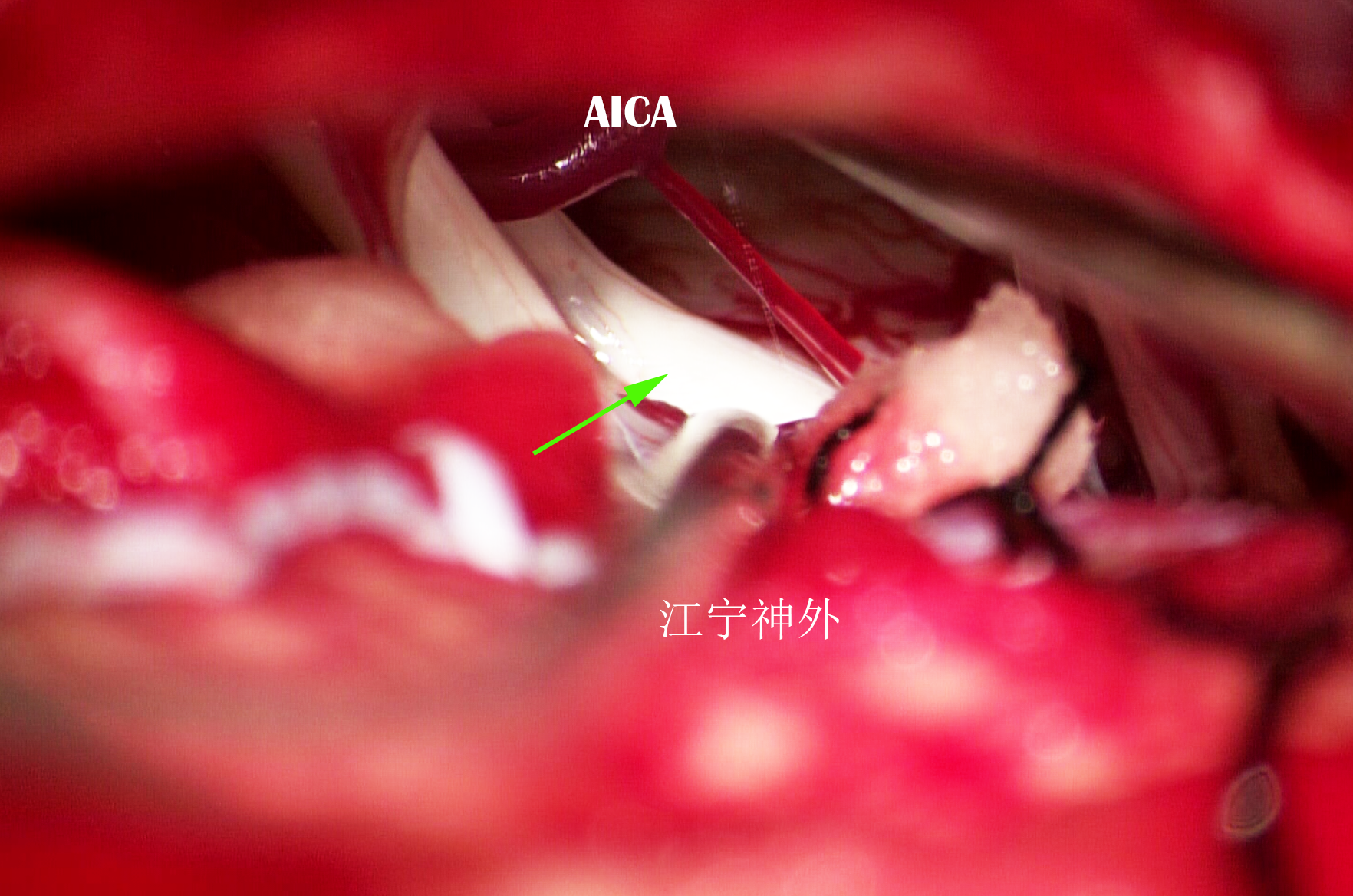 郑学胜 主任医师 南京市江宁医院 神经外科181人已读
郑学胜 主任医师 南京市江宁医院 神经外科181人已读 - 医学科普 看似脑出血、实则动脉瘤:江宁医院神经外科抢救案例
南京医科大学附属江宁医院神经外科近日接诊了一例很有临床教学价值的动脉瘤病例,报道如下。患者蒋女士,57岁,头痛、言语不清、昏迷伴左侧肢体瘫痪6小时来院。急诊CT提示右侧基底节区、右侧颞叶血肿大量血肿,伴脑疝形成。虽然从CT血肿位置形态来看,符合普通的脑溢血表现,CT上也没有蛛网膜下腔出血;但由于患者并无高血压、糖尿病病史,而且血肿紧邻外侧裂,所以接诊的李帅医生很警惕,考虑需要鉴别脑血管病,予以急诊CTA检查,结果CTA发现右侧大脑中动脉M1分叉部动脉瘤,因此紧急汇报郑学胜主任。经过快速而充分的术前准备,郑学胜团队予以动脉瘤夹闭+脑内血肿清除术,手术很成功。手术中郑学胜主任发现,动脉瘤位于大脑中动脉主干的分叉处,动脉瘤顶端有很大的破口,在已经临时阻断血管近端的情况下仍在喷射性出血;郑主任沉着应对,顺利夹闭动脉瘤瘤颈,出血即刻停止,同时载瘤动脉保护良好,然后全部清除脑内血肿。术后一周左右,患者神志恢复清醒,言语对答正确,左侧肢体瘫痪也较术前有所恢复,术后两周拆线转康复治疗。郑学胜主任指出,大脑中动脉瘤经常会表现为单纯的脑内血肿,而没有蛛网膜下腔出血,此时要非常警惕,如果误以为是普通脑溢血,在没有充分准备的情况下去清除血肿是非常危险的;所以对于紧邻外侧裂和前纵裂的脑内血肿,一定要同时做CTA进行排查。另外,后交通动脉瘤、前交通动脉瘤在出血量很大的情况下也会出现脑内血肿,但通常是合并蛛网膜下腔出血的,所以只要保持警惕性,鉴别不难。郑主任指出,像这种典型的病例,对于青年神经外科医生、急诊科医生的教学培训很有借鉴意义。
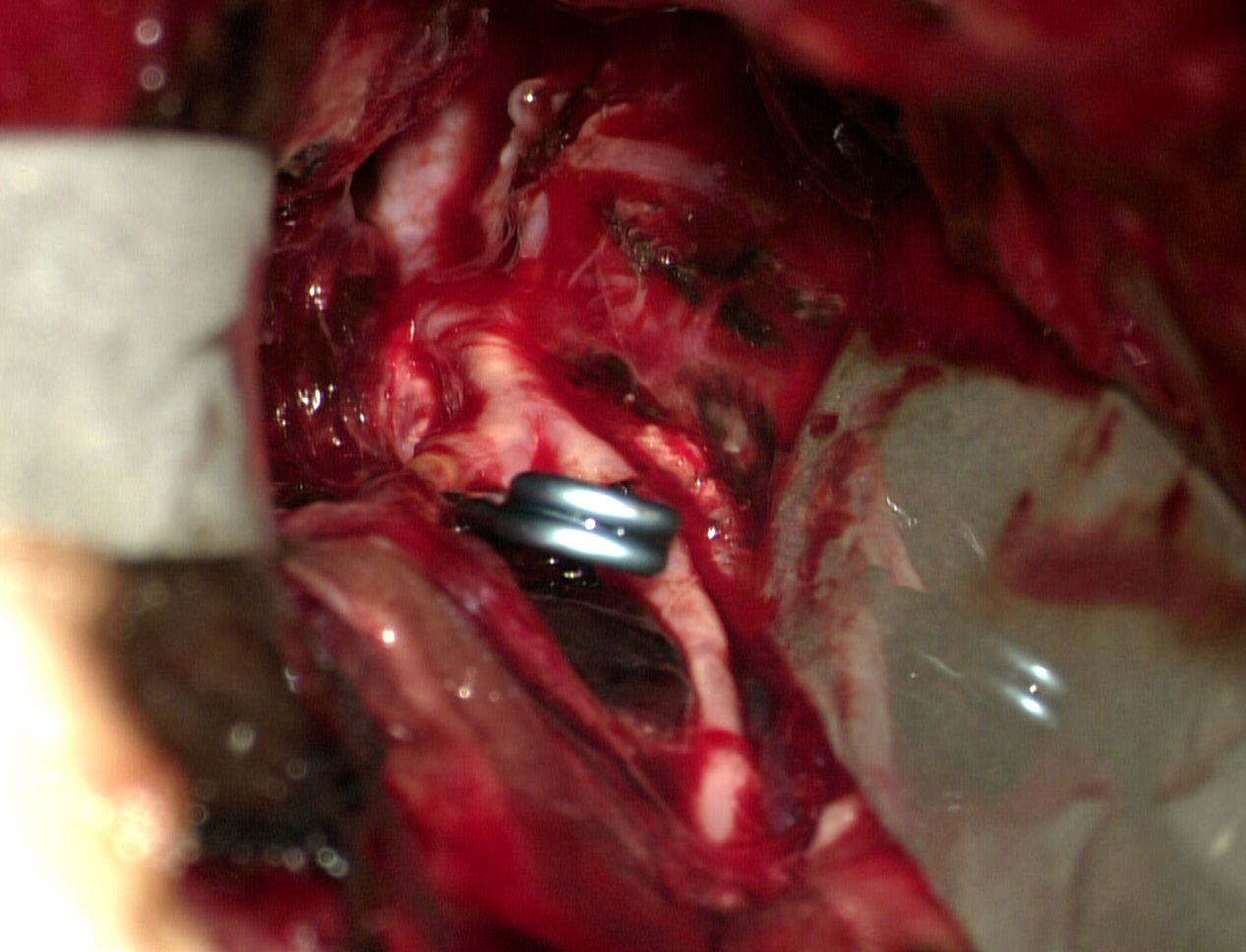 郑学胜 主任医师 南京市江宁医院 神经外科969人已读
郑学胜 主任医师 南京市江宁医院 神经外科969人已读






